Біль у п'ятій плюсневій кістці. Перелом плюсневих кісток стопи – лікування. Основні клінічні ознаки
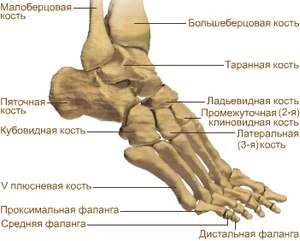
Людська стопа має дуже складну анатомію. Це пояснюється тим, що в процесі еволюції вона зазнала множинних змін для забезпечення прямого ходіння та підтримки тіла у вертикальному положенні.
Стопа виконує не лише функцію опори під час руху та стояння. Вона також є своєрідним «ресорним апаратом», що забезпечує пружинистість ходи, завдяки чому зменшується навантаження на опорно-руховий апарат та захищаються внутрішні органи від струсу та поштовхів. Тому кістки стопи знаходяться під постійними навантаженнями і часто зазнають травм, ушкоджень та хвороб.
Будова стопи: кістки
Стопа включає 26 різних за структурою та формою кісток. Всі вони зв'язуються між собою досить міцно, утворюючи малорухливі суглоби.
Стопу умовно поділяють на 3 частини:
- передня чи дистальна – фаланги пальців;
- середня – склепіння стопи або плюсна;
- задня або проксимальна - передплюсна або просто п'ята.
Кістки пальців
Складовими частинами пальців стопи є фаланги - трубчасті коротенькі кісточки. Перший або великий палець стопи має лише 2 фаланги, а інші 4 пальці – по 3 фаланги. Досить часто 2 фаланги мізинця зрощуються між собою, і він складається тільки з 2 фаланг.
Пальці зв'язуються з плесновими кістками своїми основними фалангами.
Кістки плюсни
Плюсну утворюють 5 кісточок, що мають трубчасту будову. Хоч їхня довжина не велика, проте ці кістки відносяться до довгих. Істотне завдання плюсневих кісток- Забезпечення амортизації та достатньої рухливості стопи при ходьбі, бігу, стрибках та інших рухах.
Починають рахунок плеснових кісток від великого пальця. Перша кістка має найменшу довжину, зате товста. Інші кістки цього відділу довші та тонкі. При цьому найдовшою серед них є друга плюснева кістка.
Кожна плюснева кісточка складається з тіла та 2 епіфізів – проксимального (основа) та дистального (головка). Тіла цих кісток тригранної форми. Найбільш масивна частина плюсневих кісток - основа, що має клиноподібну форму. З боків на підставах розташовуються суглобові майданчики, що забезпечують з'єднання між собою сусідніх кісток. Ззаду на підставах розміщуються суглобові поверхні, що забезпечують об'єднання плеснових кісток з кістками передплюсневого відділу.
Головки плеснових кісток злегка здавлені з боків. Їхні суглобні поверхні призначаються для поєднання з фалангами пальців.
У міжкісткових проміжках плюсни розміщуються міжкісткові м'язи.
 Особливість цього відділу стопи полягає в тому, що область головки першої плеснової кістки є активним учасником у розвитку вальгусної деформації великого пальця стопи. Під час цього процесу на зовнішньому краю плюсневої кістки виникає кістковий наріст, який здавлює тканини та деформує суглоб, внаслідок чого виникають сильні болі та порушення ходи.
Особливість цього відділу стопи полягає в тому, що область головки першої плеснової кістки є активним учасником у розвитку вальгусної деформації великого пальця стопи. Під час цього процесу на зовнішньому краю плюсневої кістки виникає кістковий наріст, який здавлює тканини та деформує суглоб, внаслідок чого виникають сильні болі та порушення ходи.
Крім того, саме перший плюснефаланговий суглоб найбільш схильний до артрозів.
Кістки передплюсни
Найцікавіша будова передплюсни. Кістки цього відділу стопи розміщуються 2 рядами – проксимальним та дистальним. Проксимальний ряд представлений п'ятковою та таранною кістками, а дистальний – кубовидною, човноподібною та 3 клиноподібними кістками. Кожна кістка цього відділу має губчасту будову, що дозволяє їм витримувати найбільші навантаження.
Таранну кістку поділяють на тіло, шийку та головку. Вона єдина серед численних кісток далекого відділу кінцівки зчленована з кістками гомілки, утворюючи при цьому гомілковостопний суглоб. Нижній відділ таранної кістки має суглобову поверхню, що служить для з'єднання кісткою п'ятою. На головці розташована ще одна суглобова поверхня, яка використовується для з'єднання з човноподібною кісткою.
П'яткова кістка найміцніша і найважча кістка далекого відділу кінцівки. Вона піддається найбільшим навантаженням, оскільки будучи продовженням осі тіла людини, приймає він всю його вагу.
 У неї виділяють тіло і бугор кістки п'яти. Частина її (виступ) служить опорою таранної кістки. П'яткова кістка має довгасту форму зі сплюснутими боками. Вгорі ця кістка поєднується з таранною кісткою, а спереду – з кубоподібною кісткою.
У неї виділяють тіло і бугор кістки п'яти. Частина її (виступ) служить опорою таранної кістки. П'яткова кістка має довгасту форму зі сплюснутими боками. Вгорі ця кістка поєднується з таранною кісткою, а спереду – з кубоподібною кісткою.
У деяких випадках на кістці п'яти може виникати шиповидний наріст, відомий як «п'яткова шпора». Це супроводжується сильними болями та порушенням ходи.
Ладьоподібна кістка розміщується на внутрішній стороністопи. Вона має сплощену спереду та ззаду форму та кілька суглобових поверхонь, завдяки яким забезпечується з'єднання з прилеглими кістками далекого відділу кінцівки. Ця кістка має характерну бугристість, спрямовану вниз. Саме вона є орієнтиром для вимірювання розміру поздовжнього склепіння стопи.
Кубоподібна кістка розташована по зовнішньому краю стопи. Своїми суглобовими поверхнями вона створює суглоби з 4 і 5 плюсневими кістками, зовнішньою клиноподібною, п'ятковою, човноподібною кістками.
Клиноподібні кістки представлені латеральною, проміжною та медіальною кістками. Найменшу довжину серед них має проміжна клиноподібна кістка. Своїми суглобовими поверхнями кожна кістка з'єднується з довколишніми кістками. Крім того, клиноподібні кістки з'єднуються між собою.
Будова стопи: суглоби
Стопа має кілька суглобів, які надають їй рухливості. Це гомілковостопний, підтаранний, таранно-п'ятково-човноподібний, п'ятково-кубоподібний, передплюсне-плюсневі, плюсне-фалангові, та міжфалангові. Кожна суглобова поверхня кісток покрита ковзною та гладкою хрящовою тканиною, яка полегшує взаємне тертя. Додаткове полегшення ковзання суглобових поверхонь забезпечує суглобова рідина, що утворюється у суглобовій капсулі.
Так як навантаження на суглоби ноги досить великі та постійні, то травми тут відбуваються досить часто. Досить неправильно поставити ногу, невдало приземлитися або просто впасти і вивих, а то й перелом кісток стопи дуже ймовірний. У таких випадках не варто чекати, поки біль сам пройде і прийматиметься за самолікування. Потрібно відразу ж звертатися до лікаря за допомогою.
Гомілковостопний суглоб
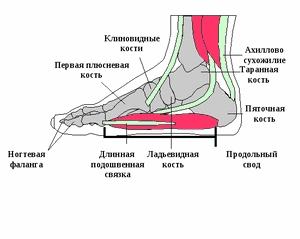
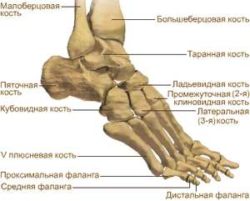 Цей суглоб є одним з найважливіших і великих суглобів ноги. Він є складним блокоподібним суглобом, що має двовісний рух (передньо-задній). Гомілки утворюють таранна кістка і кістки гомілки.
Цей суглоб є одним з найважливіших і великих суглобів ноги. Він є складним блокоподібним суглобом, що має двовісний рух (передньо-задній). Гомілки утворюють таранна кістка і кістки гомілки.
Суглоб зміцнюють кілька зв'язок, а також м'язи та міцна суглобова капсула.
Голеностоп виконує опорну та рухову функції. Незважаючи на свою міцність, цей суглоб часто піддається різним захворюванням. Найбільш поширені артрит, остеоартроз, та всілякі травми.
Підтаранний суглоб
Цей суглоб стопи утворений п'ятковою та таранною кістками. Підтаранний суглоб має циліндричну будову і може обертатися в сагітальній площині. Він укріплений тонкою суглобовою капсулою та нечисленними зв'язками. У випадках, коли порушується природна рухливість цього суглоба, стопа отримує додаткові навантаження, що загрожує вивихами та іншими травмами.
Таранно-п'ятково-човноподібний суглоб
Цей суглоб утворюють однойменні кістки - п'яткова, човноподібна та тарана. Форма суглоба – куляста, що забезпечує пронацію та супинацію стопи. Завдяки цьому суглобу забезпечується можливість виконання складних рухів ногами. Прикладом залучення цього суглоба може бути ходьба канатом або складні па в танці.
Суглоб зміцнюють досить сильні зв'язки. Основна з них п'ятково-човноподібна зв'язка забезпечує утримання в контакті головку таранної кістки і човноподібну кістку, а також кубоподібну кістку з п'ятковою. З віком ця зв'язка перетворюється на хрящеподібну тканину, а також може просочуватися солями вапна. Якщо відбувається її розтягнення і великогомілковий м'яз втрачає тонус, то головка таранної кістки опускається нижче, що є поштовхом до розвитку плоскостопості.
П'ятково-кубоподібний суглоб
Цей суглоб утворюється суглобовими поверхнями однойменних кісток – п'яткової та кубоподібної. Він також оточений суглобовою сумкою, яка сильно напружена у середній частині. Зміцнюють цей суглоб зв'язки, більшість яких розташовані з боку підошви. Суглоб має складну форму, що нагадує сідлоподібну.
Передплюсне-плюсневі суглоби
 Ці малорухливі суглоби утворюються плюсневими, трьома клиноподібними та кубоподібними кістками. Суглобова капсула досить сильно натягнута навколо цих суглобів і розділена на 3 незалежні частини. Суглоби оточені короткими зв'язками, які об'єднані між собою і створюють основу стопи.
Ці малорухливі суглоби утворюються плюсневими, трьома клиноподібними та кубоподібними кістками. Суглобова капсула досить сильно натягнута навколо цих суглобів і розділена на 3 незалежні частини. Суглоби оточені короткими зв'язками, які об'єднані між собою і створюють основу стопи.
Обсяг рухів цих суглобів дуже малий. Вони можливі лише ковзаючі руху.
Плюсне-фалангові суглоби
Ці невеликі кулясті суглоби утворюються заглибленнями на підставах проксимальних фаланг і головками плеснових кісток. Вони мають невелику рухливість, уможливлюючи згинання і розгинання пальців, а також їх незначне відведення та приведення. Суглобові капсули плюсне-фалангових суглобів тонкі та вільні.
Через досить великі навантаження ці суглоби досить часто піддаються інфекційним захворюванням, а також подагрі, артриту, радикуліту тощо.
Міжфалангові суглоби
Ці блокоподібні суглоби утворюються суглобовими поверхнями фалангів пальців. Їхні суглобові капсули вільні. З боків вони зміцнюються невеликими зв'язками. Ці суглоби забезпечують згинання та розгинання пальців.
Будова стопи: зв'язки, м'язи та інші структури
Кістки та суглоби стопи взаємодіють між собою за допомогою величезної кількості м'язів та зв'язок. Поздовжнє склепіння стопи утворене підошовним зв'язуванням. А поперечний утворюється зв'язками плюсне-фалангових суглобів. Ці 2 склепіння і забезпечують амортизацію під час рухів, поглинаючи близько 70% ударної сили.
Рухи всіх складових стопи забезпечують м'язи. Їх поділяють на міжкісткові, розгиначі, згиначі та червоподібні. М'язи підошви стопи більш розвинені та сильні, ніж м'язи тильної поверхні. Це пояснюється тим, що перші сприяють утриманню склепінь, а також покращують ресорні функції стопи. Другий тип м'язів бере участь лише у розгинанні пальців.
Крім того, стопа пронизана кровоносними судинами та нервами, які забезпечують свідоме управління рухами ніг.
Профілактика захворювань та хворобливості стоп
Щоб мінімізувати можливість розвитку захворювань суглобів та кісток стопи, рекомендується дотримуватись деяких профілактичних заходів:
- намагатися рідше носити взуття на високих підборах;
- робити розминку стоп перед навантаженням на них;
- для занять спортом використовувати спеціальне спортивне взуття, яке слід міняти кожні 6 місяців;
- давати ногам повноцінний відпочинок;
- займатися бігом, плаванням, велоспортом, лижним спортом;
- купувати зручне натуральне взуття;
- хоч зрідка ходити босоніж по піску, гальці, мокрій траві.
Багато пацієнтів з переломом плюсневих кісток звертаються до травматолога із запитанням: «Як довго треба носити гіпс? Чи можу я ходити без милиць після перелому? Як відновити ногу після травми? На ці та інші питання ми намагатимемося відповісти у нашій статті.
Стопа людини має складну анатомічну структуру, що складається з м'язів, кісток, сухожилля та зв'язок, а також м'яких тканин. Загалом до складу стопи входить 26 кісток, серед них лише 5 є плесновими кістками. Це найдовші кістки середнього відділу стопи.
Актуальність проблеми
За сучасними статистичними даними, переломи плеснових кісток становлять 5% - 6% всіх переломів кісток скелета. Цей вид травми однаково поширений серед пацієнтів чоловічої та жіночої статі. Найчастіше відбувається перелом п'ятої і четвертої плюсневої кістки (через їхнє анатомічне розташування), переломи третьої плюсневої кістки зустрічаються досить рідко.
Усі кістки стопи людини утворюють дуже складний багатофункціональний механізм, що забезпечує рух людини, переносить величезні навантаження різного характеру. Кістки допомагають гасити удари кожного кроку людини.
Всі 26 кісток стопи тісно пов'язані між собою. Якщо внаслідок травми відбулося будь-яке пошкодження або усунення однієї з численних складових, це може призвести надалі до деформації та порушення функції інших кісток.
Групи ризику:
- вік від 20-40 років;
- Чоловіки, які займаються спортом;
- Футболісти;
- Балерини.
Анатомія стопи людини
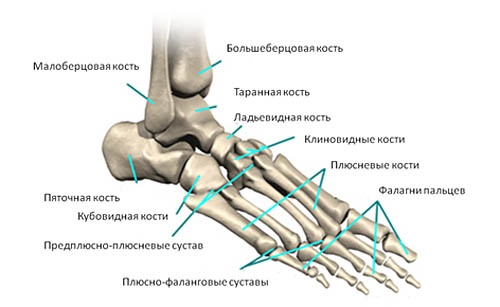
- Плюсневі кістки. Це п'ять трубчастих кісток, які розташовані між кістками передплюсни та фалангами пальців. Основне функціональне призначення плеснових кісток - вони відіграють важливу роль в активному русі стопи, забезпечуючи роль важеля (ходьба, біг, стрибки);
- Фаланги пальців ніг. Характерною особливістю першого пальця ноги і те, що він і двох фаланг, інші пальці стопи — з трьох. Загалом на кожній нозі розташовується 14 фалангів;
- 3 клиноподібні кістки. Вони отримали таку назву тому, що мають форму клина. Клиноподібні кістки розташовані між човноподібною кісткою і першими трьома плюсневими кістками;
- Кубоподібна кістка (анатомічно розташовується біля латерального краю стопи);
- Ладьоподібна кістка (трохи сплощена спереду та ззаду, розташовується біля переднього краю стопи);
- Таранна кістка (є другою за величиною з кісток передплюсни);
- П'яткова кістка (сесамоподібна кістка стопи).
Якщо у людини внаслідок травми стався перелом плюсневих кісток, йому необхідно звернутися до професійного травматолога-ортопеда.
Види переломів
Перелом плеснових кісток - це порушення їх анатомічної цілісності внаслідок впливу травмуючих факторів.
Класифікація переломів:
- Травматичні;
- Втомні (або стресові).
Лінія перелому:
- Коса;
- Поперечна;
- як клина;
- Т-подібна.
Розглянемо особливості клінічної картини та лікування кожного виду перелому плеснових кісток.
Травматичні переломи
Основними причинами такого виду перелому є удар по стопі важким предметом або його підгортання внаслідок ходьби чи бігу.
Розрізняють переломи:
- зі зміщенням кісткових уламків;
- Без усунення кісткових уламків;
Якщо у потерпілого стався перелом плеснових кісток без зміщення, фрагменти пошкодженої кістки зберігають своє анатомічне становище. При відкритому переломіу пацієнта порушується цілісність шкірних покривів, з рани можна побачити фрагменти кісток.
Відкриті переломи плеснових кісток небезпечні високим ризиком інфікування та розвитком у подальшому таких грізних ускладнень, як флегмона, сепсис, остеомієліт, правець та гангрена.
Основні клінічні ознаки:
- Біль у ділянці перелому плеснових кісток виникає відразу після травми або через деякий час;
- Хворий може почути характерний хрускіт пошкоджених кісток у момент травми;
- Плюснева кістка може відхилятися убік;
- У пацієнта може бути помітне скорочення пальця стопи;
- У потерпілого набрякає стопа на день перелому чи наступного дня.
Перелом Джонса
У травматології одним із різновидів перелому плюсневих кісток стопи є перелом Джонса. Цей виникає в основі п'ятої плюсневої кістки і характеризується дуже повільним зрощенням уламків. У деяких пацієнтів кістка тут практично ніколи не зростається.
Дуже часто при зверненні до лікаря пацієнтам ставлять неправильний діагноз та лікують розтягнення зв'язок стопи. Така тактика може призвести до тяжких наслідків.
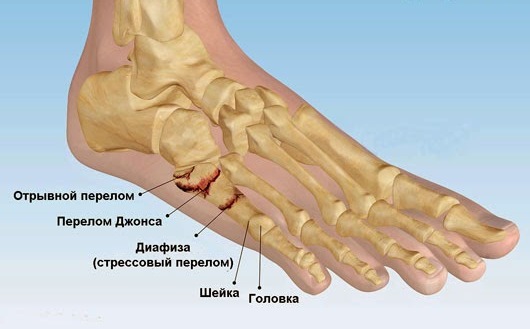
Втомні переломи
Цей вид переломів проявляється у вигляді малопомітних на рентгені тріщин.
- Великі фізичні навантаження на стопу;
- Спостерігаються у спортсменів, які займаються бігом і дуже швидко нарощують кілометраж у марафонах;
- Патологічна форма або структура плеснових кісток;
- Деформація стопи;
- Носіння дуже вузького взуття;
- Часто спостерігається у балерин та професійних танцівниць;
- Остеопороз (на нашому сайті за допомогою нескладних ви можете визначити ризик розвитку остеопорозу).
Такі види переломів вимагають обов'язкового своєчасного та адекватного лікуваннятому, що вони можуть з часом призвести до несприятливих наслідків.
Основні клінічні ознаки втомного перелому:
- У людини виникає біль у стопі після фізичного навантаження (тривала ходьба чи біг);
- Болі відчуття можуть проходити після невеликого відпочинку, а потім знову посилюватися, якщо пацієнт починає ходити по кімнаті або довго стоїть на одному місці;
- При пальпації стопи хворий може вказати точковий біль у ділянці перелому;
- Візуально стопа в місці перелому трохи набрякла, але, як правило, відсутня синець.
При появі перелічених вище симптомів потерпілий обов'язково повинен звернутися до лікаря-травматолога. Перелом плюсневих кісток і розтягнення зв'язок стопи мають схожі симптоми. Деякі пацієнти мають помилкове переконання в тому, що якщо вони можуть ходити, то медична допомога їм не потрібна: "Згодом все само собою пройде". Однак несвоєчасна діагностика та неправильне лікування втомних переломів плюсневих кісток можуть призвести до серйозних ускладнень, наслідки яких буде дуже важко виправити.
Які бувають ускладнення:
- Деформується кісткова структура стопи, яка обмежує обсяг її рухів, а також ускладнює носіння взуття;
- У деяких пацієнтів виникає внутрішньосуглобовий переломплеснових кісток (в області їх безпосереднього з'єднання) і через деякий час у цьому місці розвивається артроз;
- Якщо після перелому у хворого не виконано лікарську маніпуляцію зіставлення зміщених фрагментів кісток, то формується кутова деформація;
- Хворого мучать хронічні болі у стопі;
- Пацієнт не може довго ходити або стояти, у нього швидко втомлюються ноги, зокрема стопи;
- Якщо у пацієнта довго не відбувається зрощення перелому, то йому показано оперативне втручання.
Діагностика
При переломі плюсневих кісток діагноз ставиться виходячи з анамнезу (наявність травми), скарг хворого, об'єктивного огляду стопи, і навіть рентгенологічного дослідження.
![]()
Лікування
Тактика лікувальних заходів залежить від характеру, локалізації перелому плеснових кісток, а також від факту усунення уламків.
Види лікування у сучасній травматології:
- Гіпсова пов'язка. Цей тип іммобілізації найчастіше застосовується у тому випадку, коли у потерпілого стався перелом плеснових кісток без усунення уламків. Гіпсова пов'язка захищає кістки стопи від різного видувпливів, що сприяє правильному анатомічному положенню фрагментів кісток і забезпечує нерухомість стопи для якнайшвидшого загоєння;
- Хірургічне втручання. Якщо у пацієнта внаслідок травми відбулося зміщення кісткових уламків плеснових кісток, необхідно проведення операції, зіставлення та фіксація їх спеціальними мініімплантами (остеосинтез);
- Хворому незалежно від обраного методу лікування (оперативного або консервативного) на весь період іммобілізації рекомендується користуватися милицями при ходьбі, щоб унеможливити навантаження на травмовану стопу;
- Після зняття пов'язки, що іммобілізує, хворий повинен пройти курс реабілітації для того, щоб знову повернутися до активного життя і відновити фізіологічну функцію стопи.
Завдяки сучасним досягненням медицини, а зокрема остеосинтезу, лікар може зіставити фрагменти кісток та утримати їх у правильному положенні. В ході оперативного лікуванняхворому проводять внутрішньокісткову фіксацію за допомогою стрижня. Ця методика дозволяє досить рано почати навантажувати стопу та розширити обсяг активних та пасивних рухів пальцями.
Які існують показання для застосування внутрішньокісткового остеосинтезу:
- Застосовується для лікування поперечних і косих переломів діафіза плюсневих кісток зі зміщенням уламків (що не піддаються закритій репозиції);
- Тоді коли стався перелом плюсневых кісток у кількох місцях одночасно.
Внутрішньокістковий остеосинтез не застосовується:
- Якщо у потерпілого стався внутрішньосуглобовий перелом плеснових кісток;
- При поздовжніх переломах плеснових кісток;
- Переломи плеснових кісток в області шийок та головок.
В відновлювальний періодпацієнту призначається лікувальна гімнастика та фізіотерапія.
Особливості лікування перелому діафізу та шийки плюсневих кісток без зміщення
Застосовується кілька видів лікування:
- Еластичне бинтування;
- Задня гіпсова лонгета;
- Коротка гіпсова знімна або пластикова шина;
- Жорсткий пластиковий короткий чобіт (у якому можлива ходьба з дозованим навантаженням за допомогою милиць);
- Якщо у потерпілого відбулося усунення уламків більш ніж на 3-4 мм, показано репозицію. Відкрита репозиція проводиться в ході операції і полягає у накладанні пластини. Закрита репозиція кісткових фрагментів провадиться за допомогою надшкірної фіксації спицями Кіршнера.
Навіщо потрібна іммобілізація
Спокій і знерухомленість при переломі плюсневих кісток необхідні, щоб зменшити гострі травматичні зміни, а також для профілактики вторинного зміщення та створення найсприятливіших умов для зрощення кісток.
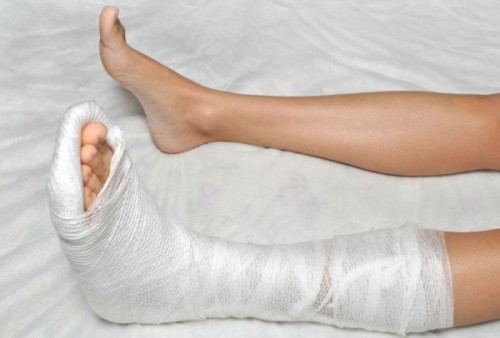
Якщо у потерпілого стався перелом плюсневих кісток без усунення уламків, після обов'язкової консультації лікаря-травматолога звичайну гіпсову пов'язку можна змінити на спеціальний ортез.
При носінні ортезу давати фізичне навантаженняна ногу можна, але таким чином, щоб не спровокувати розвиток больового синдрому та набряклості м'яких тканин стопи.
Під час іммобілізації стопи за допомогою правильно підібраної ортезної пов'язки пацієнту може призначатися знеболювання, фізіотерапія, судинні препарати та різні мазі для зменшення набряку. Після того, як зменшиться набряк м'яких тканин ноги, через 5-7 днів можна зробити контрольну рентгенографію.
П'ята плюснева кістка
Сучасна травматологія та хірургія дуже часто стикається з переломом п'ятої плюсневої кістки. Враховуючи той факт, що анатомічно ця кістка розташована ближче до зовнішнього краю стопи, найчастіше вона піддається різним травмуючим впливам. Її пошкодження відбувається при підгортанні стопи. Клінічна картина перелому п'ятої плюсневої кістки характеризується набряком стопи у сфері ушкодження, і навіть вираженим больовим синдромом. Потерпілий при цьому не може ходити та спиратися на травмовану ногу.
Локалізуватися переломи плеснової кістки можуть в області основи, її середньої частини та верхівки.
Види перелому 5 плюсневої кістки:
- Уривчастий перелом. Цей вид кісткового пошкодження відбувається в результаті відриву кісткового фрагмента під силою дії натягу сухожилля, що прилягає до нього. Відривний перелом найчастіше можна спостерігати у постраждалих при підвертанні стопи всередину. Діагностика цього виду травми буває утруднена при поєднанні її з переломом або розтягненням зв'язок гомілковостопного суглоба.
- Перелом Джонса. Цей вид перелому відбувається на межі між проксимальною частиною діафізу та метафізом. Ця зона дуже погано кровопостачається, тому перелом тут не зростається дуже довго або взагалі відбувається зрощення фрагментів кісток. П'ята плеснева кістка має своїх характерні особливості: більший обсяг рухів порівняно з іншими плюсневими кістками, цей факт при травмі негативно позначається на її стабільності.
Механізм травми в цьому випадку полягає у додатку сили у вертикальному, а також у медіолатеральному напрямку до основи 5 плюсневої кістки при стопі, яка в цей час перебуває у положенні згинання підошви. Перелом Джонса виникає у постраждалих під час циклічних стресових навантажень.
Ознаки перелому:
- Набряклість стопи;
- біль при пальпації;
- Гематома у сфері пошкодження кістки;
- Потерпілий не може ходити через больові відчуття в стопі;
- Пацієнт не може стояти на пошкодженій стопі.
Діагностика
- Анамнез. У постраждалих стресові переломи п'ятої плюсневої кістки відбуваються при різкому збільшенні фізичного навантаження на стопу.
- Скарги хворого. При регулярних та інтенсивних заняттях спортом деякі пацієнти скаржаться на біль у ділянці стопи, який виникає тільки при навантаженні, потім симптоматика наростає і у нього з'являється яскрава клінічна картина “свіжого” перелому.
- Об'єктивне обстеження. При клінічному огляді хворого лікар-травматолог повинен зробити пальпацію обох кісточок, човноподібної кістки та основи п'ятої плюсневої кістки;
- Рентгенологічне обстеження. При підозрі на перелом п'ятої плюсневої кістки проводиться рентгенографія стопи у трьох проекціях: передньозадня, бічна, коса;
- У найскладніших випадках можуть застосовуватись інші методи променевої діагностики: МРТ або сцинтиграфія з технецієм.
Лікування
Після отримання травми хворий повинен звернутися за допомогою до хірурга-травматолога.
Перша допомога на догоспітальному етапі:
- Необхідно створити спокій стопі;
- На область п'ятої плеснової кістки накласти холод. Для того, щоб потерпілому зменшити болючість в області стопи і зняти набряклість м'яких тканин, необхідно до місця пошкодження прикласти через серветку міхур з льодом. У домашніх умовах для цих цілей можна використовувати звичайний рушник, в який загорнуть кригу з холодильника. Холод до пошкодженої ноги треба прикладати на 20 хвилин протягом кожної години. Не рекомендується прикладати лід безпосередньо до шкіри;
- Можна зробити бинтування стопи еластичним бинтом або надіти компресійна панчохадля зменшення набряку м'яких тканин стопи. Використовувати еластичний бинт треба дуже акуратно, щоб не порушити кровообіг нижньої кінцівки, бинтування має бути рівномірним (один тур бинта трохи заходить на другий);
- Пошкодженій стопі необхідно надати високе становище. Пацієнт повинен розташувати стопу на рівні стегна або трохи вищим;
- Накласти шину на стопу;
- Звернутися за медичною допомогою до найближчого травмпункту.
Лікування перелому п'ятої плюсневої кістки:
- Іммобілізація за допомогою гіпсової пов'язки;
- Для виключення навантаження на стопу пацієнт використовує милиці;
- Якщо у потерпілого діагностовано перелом п'ятої плюсневої кістки зі зміщенням уламків, йому показано оперативне втручання. У ході операції хірург-травматолог здійснює зіставлення фрагментів кістки та фіксує їх за допомогою мініімлантів.
- Переломи кісток стопи вимагають пильної уваги лікаря та пацієнта та ретельного догляду з боку медичного персоналу
Як відновитись після травми
При переломі плеснових кісток хворий повинен носити гіпсову пов'язку не менше 1,5 місяця.
Лікар-травматолог дозволяє хворому наступати на пошкоджену ногу тільки після того, як на контрольній рентгенограмі буде видно, що перелом плеснових кісток остаточно зріс. Знімати гіпсову лангету завчасно та самостійно заборонено. У період відновлення дуже важливо дозувати фізичне навантаження. У перші дні хворий повинен ходити і наступати тільки п'яту, поступово збільшуючи навантаження протягом усього стопу. Лікар обов'язково має призначити курс лікувальної фізкультури, який дозволить швидше відновити фізіологічну функцію стопи та повернути пацієнта до звичайного життя. Якщо у хворого при виконанні вправ виникають болючі відчуття, курс необхідно припинити.
У період реабілітації пацієнту найкраще почати плавати. Вправи у воді дозволять за мінімальних навантажень ефективно відновити функцію стопи.
Обов'язково пацієнту в цьому періоді призначаються масаж та фізіопроцедури, можна робити самостійно теплі ванни з сіллю або лікарськими травами. Якщо сильно набрякає нога, можна застосовувати мазі "Ліотон 1000" або "".
Відновлення функції стопи зазвичай відбувається за місяць після зняття гіпсу. Для того, щоб кістка була міцною, хворий повинен повноцінно харчуватися, щодня вживати продукти з підвищеним вмістом кальцію та вітамінів.
Деяким пацієнтам лікар призначає носіння спеціального ортопедичного взуття або устілки.
Враховуючи, що у пацієнта стопа тривалий час була без руху, для швидкого відновлення її функцій рекомендується в домашніх умовах робити такі нескладні вправи.
«Домашня зарядка» для стопи:
- Згинати пальці ніг;
- Розгинати пальці ніг;
- Сидячи на табуретці, необхідно «вставати» на шкарпетки та опускатися на п'яти;
- Покласти під стопу шматочок черешка від лопати і катати його масажуючи стопу ноги;
- Натягнути стопу він (10-15 раз);
- Витягнути стопу від себе (10-15 разів);
- Повернути стопу вліво (10 разів);
- Повернути стопу вправо (10 разів);
- Можна виконувати всі ці вправи з використанням гуми (створюючи певний опір стопи).
Плюсна, metatarsus,складається з п'яти плюсневих кісток, ossa metatarsdlia,що відносяться до коротких (моноепіфізіарних) трубчастих кісток і нагадують п'ястні кістки на руці. Подібно до останніх у них розрізняють проксимальний кінець, або підстава, basis, середню частину, або тіло, corpus, і дистальний кінець, головку, caput. Рахунок їм ведеться, починаючи від медіального краю стопи. Своїми підставами плюсневі кістки причленовуються до кісток дистального ряду передплюсни таким чином, що I, II і III плюсневі кістки з'єднуються кожна з відповідною клиноподібною кісткою; IV і V плюсневі кістки зчленовуються з кубоподібною кісткою. Основа II плюсневой кістки значно видається тому завдяки короткості проміжної клиновидної кістки, що зчленовується з нею. Крім суглобових поверхонь на своїх проксимальних кінцях (місця зчленування з передплюсневими кістками), основи плеснових кісток мають вузькі бічні фасетки - місця зчленування один з одним. Підстава V плюсневої кістки має суглобову фасетку тільки на медіальній стороні для IV плюсневої кістки. З латерального ж боку воно утворює виступ, tuberositas ossis metatarsalis V. Основа I плюсневої кістки також має відходить в бік підошви горбок, tuberositas osis metatarsalis I. Головки сплющені з боків і, як і головки п'ястних кісток, мають по сторонах ямки для прикріплення зв'язок. I плюснева кістка найкоротша і товста, II плюснева кістка найдовша.
Кістки пальців стопи
Кістки пальців стопи, фаланги, phalanges digitorum pedis(короткі трубчасті моноепіфізарні кістки) відрізняються від аналогічних кісток кисті своїми малими розмірами. Пальці стопи, як і кисті, складаються з трьох фаланг, крім I пальця, має лише дві фаланги. Дистальні фаланги мають на своєму кінці потовщення, tuberositas phalangis distalis, що є їхньою головною відмінністю.
Сесамоподібні кістки зустрічаються в області плюснефалангових зчленувань (в області I пальця постійно) та міжфалангового суглоба I пальця.
Окостеніння.Рентгенологічна картина вікових змін скелета стопи та області гомілковостопного суглоба відповідає послідовній появі точок окостеніння в calcaneus на 6-му місяці утробного життя, talus – на 7 – 8-му місяці, cuboideum – на 9-му місяці, cuneifo”rme laterale – на 1 -м року життя, в дистальному епіфізі tibiae - на 2-му році (синостоз у 16-19 років), у дистальному епіфізі fibulae - на 2-му році (синостоз у 20 - 22 роки), в епіфізах коротких трубчастих кісток - на 2 - 3-й рік (синостоз в 20 -25 років), в cuneiforme mediale - на 2-4-му році, в cuneiforme intermedium - на 3-4-му році, в naviculare - на 4-5-му році. Слід зазначити деякі особливості окостеніння скелета стопи (рис. 62): п'яткова кісткамає апофіз, tuber calcanei, що розвивається з декількох точок окостеніння, що з'являються в 7 - 9 років і зливаються з тілом її до 12-15 років; відзначаються окремі кісткові ядра в processus posterior tali, в апофізі човноподібної кістки, tuberositas ossis navicularis, в апофізі V плюсневої кістки, tuberositas ossis metatarsi quinti. У період існування цих кісткових ядер їх можна прийняти за уламки кісток. У цьому плані слід пам'ятати також сесамовидные кістки I пальця, окостеневающие в дівчат віком 8 - 12 років і в хлопчиків 11 - 13 років. У V пальці внаслідок редукції часто можна знайти лише дві фаланги – біфалангія.
Необхідно пам'ятати про можливість появи додаткових, надкомплектних, або, вірніше, непостійних кісток стопи. Справжніми надкомплектними кістками можуть вважатися ті, що відображають особливості філо- та онтогенетичного розвитку. Таких кісток у стопі є 9. Вони лежать між медіальною та проміжною клиноподібними кістками (os intercuneiorme), між I та II плюсневими (os intermetatarseum), над човноподібною кісткою (os suprana-viculare), над таранною кісткою (os supratalus) та у перегину m. peroneus через кубоподібну кістку (os sesamoideum peroneum). Інші 3 кістки представляють неслившиеся точки окостеніння tuberositas osis navicularis(os tibiale externum), processus posterior tali (os trigonum) та медіальної кісточки (os subtibiale).
Знання цих кісток сприяє правильному розмежуванню між нормою та патологією
Відео нормальної анатомії кісток стопи
При проблемах із переглядом скачайте відео зі сторінкиМойсов Адоніс Олександрович
Хірург-ортопед, лікар вищої категорії
Москва, вул. Коктебельська 2, корп. 1, метро "Бульвар Дмитра Донського"
Москва, вул. Берзаріна 17 корп. 2, метро "Жовтневе поле"
Москва, Балаклавський проспект, 5, метро "Чертанівська"
Записатися на прийом
Пишіть нам у WhatsApp та Viber
Освіта та професійна діяльність
Освіта:
У 2009 році закінчив Ярославську Державну Медичну Академію за спеціальністю "Лікувальна справа".
З 2009 по 2011 р. проходив клінічну ординатуру з травматології та ортопедії на базі клінічної лікарні швидкої медичної допомогиім. Н.В. Соловйова у м. Ярославлі.
Професійна діяльність:
З 2011 по 2012 р. працював лікарем травматологом-ортопедом у лікарні швидкої допомоги №2 м. Ростова-на-Дону.
Нині працює у клініці м. Москва.
Стажування:
27 – 28 травня 2011р. - м Москва- III міжнародна конференція «Хірургія стопи та гомілковостопного суглоба» .
2012 - навчальний курс з Хірургії стопи, Париж (Франція). Корекція деформацій переднього відділу стопи, мініінвазивні операції при підошовному фасціїті (п'ятковій шпорі).
13 -14 лютого 2014р. м. Москва - ІІ конгрес травматологів та ортопедів. «Травматологія та ортопедія столиці. Сьогодення та майбутнє».
26-27 червня 2014р. - взяв участь у V всеросійському з'їзді товариства кистьових хірургів, м. Казань .
Листопад 2014р. - Підвищення кваліфікації "Застосування артроскопії у травматології та ортопедії"
14-15 травня 2015р. м. Москва - Науково-практична конференція з міжнародною участю. «Сучасна травматологія, ортопедія та хірурги катастроф».
2015 р. Москва - Щорічна міжнародна конференція.
23-24 травня 2016р. м. Москва - Всеросійський конгрес з міжнародною участю. .
Також на даному конгресі був доповідачем на тему «Мініінвазивне лікування плантарного фасціїту (п'яткової шпори)» .
2-3 червня 2016р. м. Нижній Новгород - VI всеросійський з'їзд товариства кістових хірургів .
У червні 2016р. Привласнено. м Москва.
Наукові та практичні інтереси: хірургія стопиі хірургія кисті.
Плюсневі кісткивходять до групи дрібних трубчастих кісток скелета людини. Переломи плеснових кісток є найбільш поширеним переломами кісток стопи. А саме переломи основи п'ятої плеснової кістки, що відбуваються в результаті інверсії стопи. Локалізація перелому повинна бути ретельно проаналізована лікарем, так як лікування різних по локалізації та характеру переломів досить сильно відрізняються.
Види переломів плюсневих кісток стопи
Є два основних типи переломів плеснових:
- Травматичні переломи - у зв'язку з гострою (раптовою) травмою до середнього та переднього відділу стопи.
- Стрес переломи - через надмірне тривале навантаження або повторювані незначні травми на тлі абсолютно нормальних плюсневих кісток.
Так само переломи плюсневої кістки стопи класифікуються за локалізації, характером перелому та наявністю усунення:
- Переломи основи, тіла або підголовчасті переломи плеснової кістки;
- Переломи плеснової кістки зі зміщенням або без зміщення;
- Переломи косі, поперечні, гвинтоподібні, оскольчасті.
Поширеність
Переломи плеснових кісток складають від 5% до 6% від усіх переломів кісток скелета. Вони однаково поширені серед чоловіків і жінок планети.
Щоб зрозуміти механізм переломів плеснових кісток, ймовірно, краще почати з короткого пояснення анатомії стопи.
Стопа людини складається з 26 кісток:
- 5 плюсневих кісток. Це трубчасті кістки, які розташовані між кістками передплюсни та фалангами пальців. Функціонально плюсневі кістки відіграють важливу роль у русі, виконуючи роль важеля при рухах стопи (кроки, біг, стрибки).
- 14 фалангів пальців. Перший палець і двох фаланг, інші пальці – з трьох.
- 3 клиноподібні кістки. Розташовані між човноподібною кісткою та першими трьома плюсневими кістками.
- Кубоподібна кістка
- Ладьоподібна кістка
- Таранна кістка
- П'яткова кістка
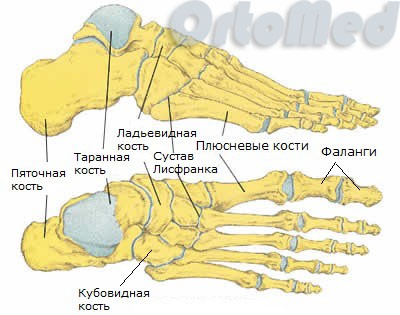
Всі разом кістки стопи утворюють дуже складний механізм, який компенсує колосальні навантаження протягом дня та допомагає гасити удари при кожному кроці.
Причини переломів плеснових кісток
Основні причини переломів плюсневих кісток стопи:
- Інтенсивні та тривалі спортивні навантаження
- Остеопороз (ослаблення кістки)
- Падіння важкого предмета на стопу,
- Автодорожня травма
- Падіння з висоти (стрибок)
Симптоми переломів
- Біль, що розвивається поступово, збільшується при навантаженнях
- Набряк стопи
- Підшкірний крововилив (синяк)
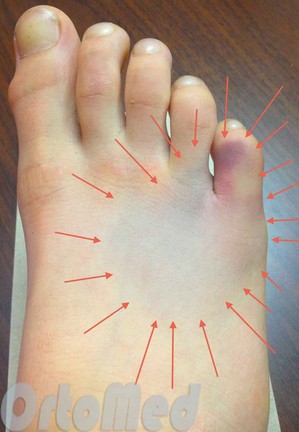
Пацієнти з такими симптомами, як правило, зазнають раптового початку гострого, напруженого болю після травми. Іноді пацієнт може чути хрускіт або клацання у момент травми. Біль змушує пацієнта кульгати. Пацієнти з переломом плеснових кісток також супроводжує набряк, який наростає протягом дня та зменшується вночі. При важких переломах плеснових кісток зі зміщенням очевидної деформації може бути непомітно.
Діагностика переломів плеснових кісток
Для більш детального розуміння проблеми лікар з'ясовує у пацієнта механізм травми, включаючи силу, місце застосування та напрямок удару.
Стрес переломи зазвичай пов'язані зі збільшенням інтенсивності або тривалості рухів, що повторюються, таких як біг, бальні танці та ін.
Огляд:Ретельний огляд та вивчення всієї стопи та гомілковостопного суглоба має вирішальне значення у виявленні поєднаних пошкоджень. Деформація, набряк та крововилив візуалізуються без праці.
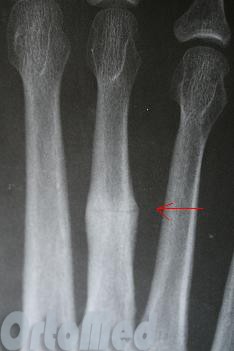
Рентгенограм у 2-х проекціях зазвичай достатньо, щоб діагностувати перелом Але при стрес-переломах без усунення, іноді, їх неможливо визначити навіть дуже досвідченому лікарю.
У таких випадках призначаються контрольні рентгенограми через 10-14 днів, коли відбувається резорбція кісткової тканини у місці перелому. Так само стрес переломи важко побачити на рентгенівських знімках, поки вони не почали зростатися і не почала утворюватися кістковий мозоль. Саме її дуже добре видно на рентгенограмах. Комп'ютерна томографіяабо МРТ можуть бути необхідні для виключення стрес перелому та інших патологій стопи.
Перша допомога при переломах плеснових кісток
- Обмеження навантажень та рухів.Важливо обмежити рухи та навантаження на стопу, щоб запобігти подальшому пошкодженню.
- Холод місцевий.Використання льоду допоможе уповільнити або зменшити набряк та забезпечити відчуття оніміння, яке полегшить біль. Лід має сенс прикладати до місця травми протягом перших 48 годин після травми. Ніколи не тримайте лід більш ніж 20 хвилин за один раз, щоб запобігти відмороженню. Перерва 1,5 години перед повторною експозицією льоду, це дозволяє тканинам повернутися до нормальної температури і трофіки, повторювати за необхідності. Можна загорнути будь-який заморожений продукт у рушник та додати його до місця пошкодження. Лід повинен бути застосований якнайшвидше після травми. (Не кладіть лід прямо на шкіру. Крім того, не можна залишати лід під час сну, і тримати його більше 30 хвилин. Це може спричинити відмороження).
- Еластичне бинтування.Потрібно забинтувати ногу еластичним бинтом. Але забинтувати правильно, не надто туго. Якщо пальці стали холодними, з'явилося оніміння, отже, бинтування занадто туге. Еластичний бинт обмежить набряк та обмежить рухи в суглобі. Спати можна без бинта. Але пересуватися обов'язково забинтувавши ногу еластичним бинтом.
- Високе становище.Надайте пошкодженій нозі високе положення, наприклад, поклавши ногу на подушку, лежачи на дивані або ліжку. Якщо Ви сидите, можна покласти ногу на стілець, це зменшить набряк та біль.
Виключаються:нагрівання пошкодженої зони протягом першого тижня, розтирання алкоголем та масаж, який може посилити набряк. Наприклад, виключити гарячі ванни, сауни. Тепло має протилежний ефект у порівнянні з льодом. Тобто це стимулює кровотік.
Важливо обмежити навантаження при ходьбі (не спиратися повністю на стопу), доки пошкодження не буде діагностовано лікарем.
Лікування переломів плюсневих кісток стопи
Консервативне лікування цвілевої кістки
Тактика лікування залежатиме від локалізації перелому та його тяжкості.
Мета будь-якого лікування переломів плюсневої кістки- допомогти пацієнтові повернутись до повноцінного життя. Дотримання рекомендацій лікаря допоможе якнайшвидшому відновленню функції стопи та запобігання подальшим проблемам у майбутньому.
Ми переконані, що при переломах без усунення дорослим пацієнтам накладати гіпс немає необхідності, оскільки це завдає багато незручностей, і вони можуть зрозуміти, що потрібно обмежити навантаження, для якнайшвидшого зрощення перелому. Зміщення кісткових уламків не відбувається без навантаження. Але нашим юним пацієнтам важко пояснити, що на ногу не можна наступати чи ходити лише з опорою на п'яту. Тому дітей ми гіпсуємо.
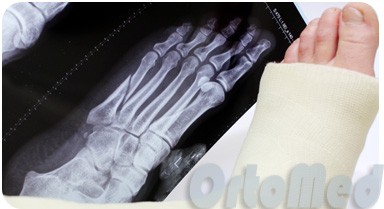
Як правило при травматичних переломах рекомендують ходити тільки з опорою на п'яту або без опори, пересуваючись з милицями.
Якщо перелом плюсневої кістки з незначним усуненням, виконується спроба репозиції та фіксація гіпсовою лонгетою.
Якщо перелом супроводжується значним зміщенням кісткових уламків (більш ніж половину ширини плюсневой кістки) вирішується питання операції.
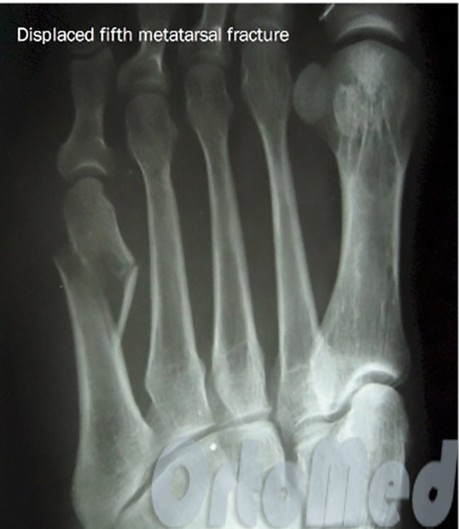
Операція при переломі плюсневої кістки
Показанням до операції при переломі є усунення уламків плеснової кістки більше ніж на половину ширини кістки.
Надшкірна фіксація спицями
Була популярна протягом багатьох років і продовжує залишатися одним із найпопулярніших методів у міжнародному масштабі.
Спочатку лікар закрито усуває зміщення уламків, потім через уламки у певних (враховуючи характер перелому) напрямках просвердлюються спиці.
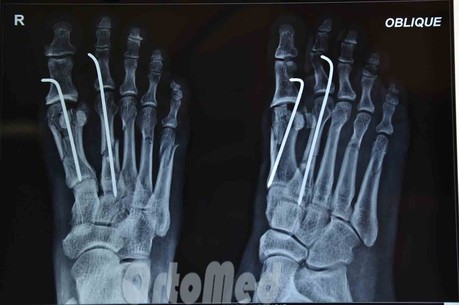
Плюси:Мінімальна травматичність, швидкість, легкість, дешевизна, відсутність розрізу і як наслідок післяопераційного рубця.
Мінуси:кінці спиць залишаються над шкірою, щоб спицю можна було видалити після зрощення перелому; ризик інфікування рани та проникнення інфекції в область перелому; тривале носіння гіпсової пов'язки 1 місяць; незручності у повсякденному житті.
Відкрита репозиція перелому
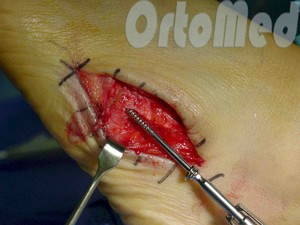
Відкрита репозиція при переломі плюсневої кістки стопи, кістковий остеосинтез пластиною та гвинтами. Операція включає хірургічний розріз, доступ до зламаної плюсневої кістки акуратно відводячи сухожилля, судини і нерви, мобілізацію кісткових уламків, усунення зсуву і фіксація в правильному положенні.
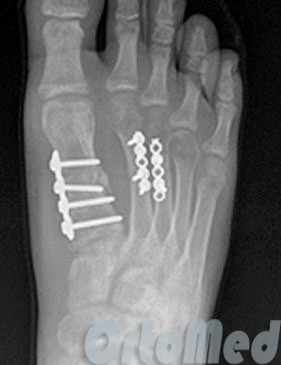
Гіпсова іммобілізація не проводиться, оскільки металоконструкція фіксує уламки.
Дозволяється ходьба з опорою на область п'яти протягом місяця.
Реабілітація після перелому плюсневої кістки
Як тільки перелом плюсневої кістки зростеться і зменшиться біль, лікар дозволить дозовано наступати на стопу, поступово збільшувати навантаження.
Не займайтеся самолікуванням!
Визначитися з діагнозом та призначити правильне лікування може лише лікар. Якщо у Вас виникли питання, можете зателефонувати за абопоставити питання з .
Стопа – елемент людського тіла, на який мало хто звертає увагу. Але багато в чому завдяки їй ми можемо утримувати своє тіло у вертикальному положенні і робити кроки.Зважаючи на таку функціональну значущість, будь-які травми стопи не можна залишати без уваги. Відрізнити перелом від забиття самостійно неможливо. Нерідко це важко зробити навіть професійному лікарю. Саме тому, після отримання пошкодження, необхідно негайно звертатися до травмпукту.
Анатомія стопи

Особливості лікування перелому Джонса
Перелом основи п'ятої плеснової кістки вимагає особливого підходу при лікуванні. Зважаючи на те, що кісткова мозоль утворюється надзвичайно довгий час, гіпсову пов'язку носять на порядок довше. Крім того, в деяких випадках для зростання проводиться стимуляція регенерації кісткової тканини.
Для скорочення термінів лікування необхідно насамперед позбавити стопу від навантаження. Для цього використовуються милиці. По-друге, призначається прийом вітамінів, що сприяють живленню кісткової тканини, її регенерації. По-третє, після зрощення кістки, потрібна реабілітація, для повернення колишньої функціональності стопі.
Реабілітація
Лікування зазвичай триває 1,5-2 місяці. Зважаючи на особливості тіла кожної людини, цей період може бути як збільшений, так і зменшений. Але після того, як буде знято гіпсову пов'язку, необхідно приступати до реабілітаційних заходів.
Реабілітація призначається після повного зрощення пошкодженого елемента. Для цього проводиться контрольне рентгенологічне дослідження. Треба звикнути до того, що рентген протягом лікування робитимуть часто.

Реабілітація стопи полягає у поступовому навантаженні цієї ділянки. Спочатку зняття гіпсу рекомендується ходити на п'яті, поступово намагаючись поставити на підлогу всю поверхню стопи. Лікарем мають бути обов'язково призначені вправи оздоровчої гімнастики. Ефективно відновитись після травми допомагає відвідування басейну. У ньому навантаження на ногу рівномірно розподіляється.
Обов'язково проводяться фізіотерапевтичні процедури, рекомендований масаж. Призначаються терапевтичні мазі, що покращують харчування у тканинах. Не забороняється приймати ванни для ніг із вмістом морської солі та ефірних масел. Деяким пацієнтам необхідно носити ортопедичне взуття або ортопедичні устілки. Але їх має підібрати лікар.
- Оформлення посилань у курсовій роботі: вимоги ДЕРЖСТАНДАРТ
- Як правильно просити допомоги і чому ми боїмося її просити?
- Довідник з російської мови
- Зміна істотних умов праці
- Оформляємо ненормований робочий день
- Як буде німецькою мовою 1.2.3. Рівні німецької мови: опис від A1 до C2. Порядкові числівники та їх особливості
- 5 слів з приставкою перед

 Live Journal
Live Journal Facebook
Facebook Twitter
Twitter